LINKI TEMATÓW 👉 Dbajmy o oczy Dlaczego we krwi pojawia się cukier? Pomiar glikemii- czy to cukrzyca? Leczenie stanu przedcukrzycowego Udar Wady i choroby wzroku Wzrok
Udar nie zawsze kończy się wylewem krwi do mózgu.
Większość udarów spowodowana jest niedostatecznym ukrwieniem mózgu, tzw. udary niedokrwienne. Ich przyczyną najczęściej jest zablokowanie tętnicy mózgowej przez skrzep. Skrzep ten może powstać w tętnicy mózgowej lub w innych naczyniach krwionośnych, np. w sercu. W części mózgu, w której przez dłuższy czas nie dopływa krew, dochodzi do uszkodzenia komórek.
Udary krwotoczne (wylewy krwi do mózgu) występują rzadziej - ok.20%. Dochodzi do nich najczęściej na wskutek pęknięcia naczynia krwionośnego (wypadki - urazy głowy, nadciśnienie, miażdżyca, pęknięcie tętniaka). Udar krwotoczny wymaga szybkiej operacji.
Pierwsze objawy często są niekojarzone z udarem mózgu: zawroty głowy, silny ból głowy, opadający kącik ust, niewyraźne widzenie, uczucie niedowładu, słabości w jednej części ciała, utrudnienia w mówieniu. Mogą to być sygnały ostrzegawcze przed zbliżającym się, że udarem lub już do niego doszło. Takie objawy po kilkunastu minutach lub kilku godzinach mogą minąć, jednak nie należy tego lekceważyć, tylko trzeba natychmiast udać się do lekarza.
Udar może spowodować trwałą niepełnosprawnością (niedowład kończyn, a nawet połowy ciała, zaburzenie mowy) lub śmierć.
Jedną z przyczyn udaru jest odkładanie się w tętnicach cholesterolu i wapnia, powoduje stwardnienie tętnic (stają się mniej elastyczne i zmniejsza się ich średnica przepływu krwi). Zakrzepy i zatory często spowodowane są stylem życia: dieta bogata w tłuszcze nasycone, tłuszcze utwardzane i cukier, mało ruchu, palenie papierosów i picie alkoholu, nieprawidłowo leczoną lub nierozpoznaną cukrzycę.
Ten styl życia możemy zmienić, gorzej jest z osobami chorującymi na cukrzycę, a szczególniej gdy nie jest ona leczona. Nieleczona cukrzyca zwiększa zagrożenie udarem i innymi poważnymi zaburzeniami oraz chorobami. Szybkie i prawidłowe leczenie cukrzycy może pomóc uniknąć wielu problemów zdrowotnych lub ich zminimalizować.
Udar mózgu powinien być leczony jak najszybciej w szpitalu. Pierwsza pomoc po udarze mózgu to podanie kroplówki, być może trzeba będzie podłączyć chorego do respiratora oraz zrobić tomografię komputerową głowy. Następnie zostaną podane odpowiednie leki mające rozpuścić skrzep krwi, im szybciej, tym lepiej, bo są najbardziej skuteczne do ok. 3 - 4 godzin po udarze.
Dodatkowe badania podczas pobytu w szpitalu to: EKG, USG tętnic, RTG klatki piersiowej, badanie krwi, arteriografia tętnic, rezonans magnetyczny. Gdy zareagujemy zbyt późno, może dojść do niedotlenienia mózgu i nieodwracalnych zmian. Udar mózgu lewostronny lub prawostronny krwotoczny, może spowodować podjęcia koniecznej operacji. Po przebytym udarze zalecana jest, a nawet konieczna rehabilitacja, terapia, pomoc psychologa, itd.
Do góry🔺
Dlaczego we krwi pojawia się cukier?
Cukier we krwi pojawia się z dwóch głównych źródeł:
1. Węglowodany pochodzące z żywności, która ma duży wpływ na poziom cukru we krwi. Dlatego ważne jest właściwe odżywianie i posiadanie wiedzy, jak żywność wpływa na wartości cukru we krwi. Związane jest to z trawieniem różnych węglowodanów. Węglowodany złożone, np. pieczywo pełnoziarniste, bardziej są przyjazne dla naszego organizmu, bo są przetwarzane na cukry proste, które wchłaniane są powoli i to powoduje małe skoki cukru we krwi.
Węglowodany pochodzące z cukru (słodycze, różne przetwory z dodatkiem cukru, słodzone napoje itd.), wchłaniające się szybko, powodujące gwałtowny wzrost glukozy we krwi.
2. Drugie źródło to nasz organizm, który sam wytwarza glukozę i magazynuje w wątrobie glikogen (wielocukier). W przypadku spadku stężenia glukozy, wątroba rozkłada zapasy glikogenu, tworząc z niego cukier.
Jak stwierdzić czy mamy cukrzycę?
W celu określenia poziomu glikemii należy poznać ilość glukozy w danej ilości krwi, która podawana jest dwóch jednostkach:
a) mmol/l (milimol na litr),
b) mg/dl (miligram na decylitr).
W laboratoriach używane wartości są zamiennie, ale można samemu przeliczyć ilość glukozy określonej w mmol/l na mg/dl i odwrotnie. Jest to bardzo proste, 1 mmol/l odpowiada 18 mg/dl. Gdy mamy wynik poziomu cukru 70 mg/dl, to podzielimy go przez 18 i uzyskamy dane w mmol/l — zaokrągleniu jest to 3,9 mmol/l.
W celu stwierdzenia, że mamy cukrzycę trzeba wykonać trzy podstawowe pomiary.
1. Pomiar glikemii — normy dla osób zdrowych:
a) glikemia na czczo 70 — 99 mg/dl (3,9 — 5,5 mmol/l) - cukier w normie,
b) glikemia 2 godziny po posiłku do 140 mg/dl (7,8 mmol/l),
c) glikemia przygodna do 200 mg/dl (11 mmol/l) - pomiar poziomu cukru we krwi pobranej o dowolnej porze dnia, bez względu, jaki czas upłynął od ostatniego posiłku.
Spotkałem się z treściami, że obowiązują inne normy u dzieci i osób starszych. Dla starszych osób (nie znalazłem, ile lat ma mieć starsza/y) cukier na czczo ma zawierać się w przedziale 80-140 mg/dl, a po posiłku nie przekraczać 180 mg/dl. Dzieci powinny mieć glukozę na czczo w przedziale 70-100 mg/dl.
2. Doustny test obciążenia glukozą
Najpierw mierzy się stężenie cukru we krwi na czczo. Po pierwszym pomiarze wypija roztwór 75 g czystej glukozy i po 2 godzinach ponownie określa się poziom cukru we krwi. Stężenie glukozy od 140 do 199 mg/dl oznacza nieprawidłową tolerancję glukozy — jest to stan przedcukrzycowym. Wynik powyżej 199 mg/dl wskazuje, że mamy cukrzycę.
Zmierzenie poziomu hemoglobiny glikowanej (HB1AC)
Jest to parametr, który określa nam, czy cukrzyca jest wyrównana (czy poziomy glukozy we krwi utrzymują się w prawidłowym przedziale) oraz jakie istnieje ryzyko wystąpienia powikłań.
a) 5,7% – 6,1% – norma dla osób zdrowych,
b) powyżej 6,1%- zwiększone ryzyko rozwoju cukrzycy,
c) powyżej 7% obserwuje się u chorych ze źle kontrolowaną lub nieleczoną cukrzycą.
Do góry🔺
Wady i choroby wzroku
Astygmatyzm Jaskra Korekcja wzroku Krótkowzroczność (krótkowidz) Nadwzroczność (dalekowidz) Starczowzroczność (prezbiopia) Zaćma (katarakta) Zapalenie spojówek Zez Zwyrodnienie plamki żółtej (AMD)
Astygmatyzm
Jest to wada cylindryczna spowodowana nierównomiernym załamywaniem się światła wpadającego do oka (po załamaniu nie łączą się w jednym punktcie, lecz przechodzą w dwie prostopadłe linie ogniskowe). W wyniku tego powstaje rozmyty obraz, podobnie jak w krzywym zwierciadle.
Astygmatyzm
Może być krótkowzroczny (minusowy) lub nadwzroczny (plusowy). Tę wadę koryguje się szkłami cylindrycznymi, dodawanymi do szkieł sferycznych.Jaskra
Nie leczona jaskra prowadzi do zaniku nerwu wzrokowego, co przeważnie doprowadza do utraty wzroku.
Przyczyną rozwoju jaskry jest wzrost ciśnienia w gałce ocznej, spowodowany gromadzeniem się w niej cieczy wodnistej, którą wytwarza samo oko. Przy prawidłowym działaniu jej nadmiar sam odpływa z oka, przez tzw. kąt przesączania. Kąt ten znajduje się na styku tęczówki z rogówką i jeżeli przestaje być drożny, ciecz ta nie odpływa. Zbiera się w oku i powoduje wzrost ciśnienia, które nadmiernie uciska nerw wzrokowy, powodując powolne obumieranie.
Alarmujące objawy - bóle głowy, uczucie uciskania gałek ocznych, przejściowe zamglone widzenie. Jednak najczęściej jaskra przez długi czas nie daje żadnych objawów. Dopiero przy znacznym uszkodzeniu nerwu wzrokowego zaczyna zawężać się pole widzenia.
Widzimy ostro i wyraźnie przedmioty, które znajdują się na wprost oczu. Te z boku są słabo widoczne lub w ogóle ich nie widzimy. Uszkodzonego nerwu wzrokowego nie można już naprawić, ale można spowolnić tempo jej rozwoju. Dlatego tak ważne są badania okulistyczne, które w razie czego pomoga w szybkim wprowadzeniu leczenia jaskry.
Do leczenia stosuje się:
a) krople do oczu obniżające ciśnienie śródoczne,
b) koregulację - krople do oczu o oddziałujące jednocześnie na dwie przyczyny rozwoju jaskry (wzrost ciśnienia oraz zaburzenia krążenia w tylnej części oka),
c) trabekuloplastykę - udrożnienie za pomocą lasera zatkanych otworków w kącie przesączania, które powoduje obniżenie ciśnienia w oku na okres od 2 - 5 lat,
d) leczenie operacyjne - utworzenie sztucznej drogi odpływu dla cieczy wodnistej.
Korekcja wzroku
Istnieje dużo sposobów korekcji wzroku. Jedną z metod jest doszczepianie specjalnych soczewek (zwijalna soczewka fakijna).
Soczewki te przeznaczone są dla krótkowidzów o wadzie od 6,0 - 16,5 dioptrii oraz astygmatyzmem do 1,0 dioptrii.
Doszczepianie polega na wprowadzeniu soczewki do oka przez dwumilimetrowe nacięcie w rogówce oka. Zabieg odbywa się w znieczuleniu miejscowym i trwa kilkanaście minut.
Poprawa widzenia następuje natychmiast, ale drugie oko można poddać zabiegowi dopiero po upływie 2 - 3 tygodni od pierwszej operacji.
Zabieg ten można wykonać u osób w wieku od 18 - 45 lat.
Przeciwwskazaniem jest choroba tkanki łącznej, zmiany hormonalne, nieustabilizowana wada wzroku. Wytrzymałość takiej soczewki wynosi ok. 45 lat. W razie potrzeby soczewka taka może być usunięta.Krótkowzroczność (krótkowidz)
Wydłużenie gałki ocznej na osi przód-tył, co powoduje ogniskowanie się obrazu przed siatkówką. Wydłużenie to powoduje, że siatkówka ulega rozrzedzeniu i osłabieniu. Jest to przyczyną zmian zwyrodnieniowych i trwałego zaniku ostrości widzenia.
Przy krótkowzroczności wysokiej (powyżej 8,0 dioptrii) istnieje ryzyko poważnych chorób, np. odklejania się siatkówki. Osoba krótkowzroczna widzi dobrze z bliska, ale obrazy w dalszej odległości już niewyraźnie.
Krótkowzroczność koryguje się szkłami sferycznymi ze znakiem - (minus).
Nadwzroczność (dalekowidz)
Wada skrócenia długości gałki ocznej na osi przód-tył, która powoduje zogniskowanie obrazu za siatkówką.
Przy małej nadwzroczności do poprawy ostrości obrazu wystarczy zdolność oka do akomodacji. Przy dużej wadzie występują problemy z widzeniem nie tylko z bliska, ale i z daleka.
Nadwzroczność często pojawia się u małych dzieci. Jeżeli nie zostanie wcześnie skorygowana, może doprowadzić do zeza.
Nadwzroczność wyrównuje się okularami sferycznymi ze znakiem + (plus).
Starczowzroczność (prezbiopia)
Dotyczy przeważnie osób po 40 roku życia. Przyczyną tej wady jest fizjologiczne zużycie tkanek gałki ocznej.
Przeważnie wiąże się to z obniżeniem sprawności mięśnia rzęskowego oraz z mniejszą elastycznością soczewki.
Osoby z tą wadą najchętniej czytają z bliska i przy dobrym świetle. Wada ta wyrównywana jest okularami sferycznymi ze znakiem + "plus".
Zaćma (katarakta)
Jest procesem naturalnego starzenia się oczu i najczęściej dotyczy osób po 50-tym roku życia, nie omija jednak i osoby młodsze.
Zaćmie sprzyjają też choroby, np. cukrzyca czy wirusowe zapalenie wątroby. Również częste przebywanie na słońcu bez zabezpieczenia oraz palenie papierosów przyspiesza jej powstanie.
Zaćma polega na mętnieniu soczewki oka, przez którą światło nie jest w stanie dotrzeć do siatkówki oka. Zaćma rozwija się powoli, a pierwszymi objawami może być pogorszenie się wzroku (wyblakłe kolory, koliste obwódki wokół źródeł światła). Po latach obrazy są nieostre, zamazane i widzimy jak przez mgłę, aż w końcu rozróżniamy tylko jasność i ciemność.
Wyleczenie zaćmy polega na operacyjnym usunięciu zmętniałej soczewki. Dawniej czekano, aż zaćma "dojrzeje", czyli utracimy całkowicie wzrok. Obecnie w dziedzinie nowoczesnej medycyny okulistycznej taki zabieg można przeprowadzić w każdym stadium rozwoju zaćmy.
Jest to najnowsza metoda operacyjna, nazywana fakoemulsyfikacja. Polega ona na rozdrobnieniu zmętniałej soczewki wewnątrz oka przy pomocy ultradźwięków, a następnie odsysa się ją. Na jej miejsce wszczepia się sztuczną soczewkę.
Zabieg można wykonać w warunkach ambulatoryjnych w znieczuleniu miejscowym i pacjent już po 3-ech godzinach może wrócić do domu.
Zapalenie spojówek
Przyczyną zapalenia spojówek mogą być bodźce drażniące, zapalne, alergiczne i infekcyjne. Impuls drażniący - dym z nikotyny, dymy z innych produktów spalania, gazy drażniące, długie czytanie, długa praca przy monitorze, złe oświetlenie, klimatyzowane pomieszczenia, promieniowanie UV, itp.
Impuls alergiczny - pyłki roślin, grzyby, pleśń, kurz, promieniowanie UV, gazy.
Impuls infekcyjny - bakterie, wirusy, grzyby i chlamydia.
Zapalenie spojówek
Może występować na jednym oku lub na obu. Zmiany zapalne na jednym oku mogą być spowodowane zakażeniem, które powinien rozpoznać lekarz i zalecić odpowiednie leki. Rozpoznanie jest bardzo ważne, bowiem inne leki stosuję się przy zakażeniach wirusowych, a inne przy zakażeniu bakteryjnym i grzybiczym oraz chlamydiowym. Leki to krople, żele i maści, które są dostępne w większości tylko na receptę.Czynniki nieinfekcyjne powodują przeważnie zmiany zapalne na obu oczach. Infekcja zaczyna się od jednego oka i może szybko zaatakować drugie. Niektóre rodzaje zapalenia spojówek mogą zostać przeniesione na inne osoby. Najbardziej zakaźne jest wirusowe zapalenie spojówek, które objawia się jak podrażnienie spojówek oka innymi czynikami: przekrwienie spojówek, łzawienie, pieczenie, swędzenie, ale bez obecności wydzieliny. Brak prawidłowego leczenia może spowodować uszkodzenie rogówki, a nawet częściową utratę wzroku.
Leczenie wirusowego zapalenia spojówek trwa od kilku dni do kilku tygodni i powinno przebiegać pod kontrolą lekarza okulisty. W przypadku innych infekcyjnych zapaleń spojówek leczenie trwa krócej (krople, maści z antybiotykiem). Przy zapaleniu spojówek o podłożu alergicznym stosuje się krople o działaniu przeciwzapalnym i przeciwalergicznym. Dobrze jest rozpoznać czynnik alergiczny, co pozwoli nam na unikanie tego alergenu. Przy zapaleniu spojówek na tle alergicznym często występuje katar alergiczny. Unikajmy szkodliwych czynników dla naszych oczu, dbajmy o prawidłowe warunki pracy oraz dajmy odpocząć oczom robiąc przerwy przy wykonywaniu różnych zadań, stosujmy krople pielęgnujące i nawilżające.
Raz na 2 - 3 lata badajmy stan naszego wzroku, nawet wtedy, gdy nie odczuwamy żadnych dolegliwości.
Zez
Nie jest wadą wzroku, lecz oczu. Zez spowodowany jest głównie przez osłabienie mięśni gałki ocznej. Zmieniony zostaje kąt widzenia jednego oka względem drugiego.
Ponieważ zez może spowodować powstanie "leniwego oka", zasłania się zdrowe oko, żeby to "leniwe" pracowało. W leczeniu zeza stosuje się ćwiczenia "leniwego oka", okulary, zabiegi chirurgiczne.
Zabieg chirurgiczny polega na osłabieniu zbyt mocnych mięśni odpowiedzialnych za ruchy oka, tak, żeby gałki oczne były ustawione i poruszały się rónolegle.
Zwyrodnienie plamki żółtej (AMD)
Dotyczy głównie osób po 50 roku życia. Plamka żółta jest częścią siatkówki oka, która odpowiada za ostre widzenie w centrum pola widzenia (na wprost oczu). Odpowiada za dokładne odróżnianie barw, prawidłowe czytanie, pisanie oraz za odróżnianie różnych szczegółów.
Występują dwa rodzaje zwyrodnienia plamki żółtej:
Postać sucha AMD, która najczęściej występuje. Przyczyną jest niedostateczne ukrwienie siatkówki. Choroba przeważnie rozwija się powoli i tylko czasami powoduje utratę centralnego pola widzenia.Postać wysiękowa (mokra) AMD, która stwarza większe zagrożenie dla wzroku. Występuje jednak ona rzadziej niż sucha. Przyczyną są nieprawidłowe naczynia krwionośne. Przenikają one pomiędzy komórki siatkówki, gdzie pękają, powstają wylewy powodując blizny.
Choroba ta rozwija się od kilku tygodni do kilku lat. Nieleczona w porę w 90% przypadków doprowadza do utraty centralnego widzenia. Jeżeli zauważymy osłabienie wzroku (widzimy z dalszej odległości rozmyte przedmioty, wydają się być wykrzywione, mamy kłopoty z czytaniem, wykonywaniem prostych czynności, np. krojenie chleba itp.). W zaawansowanej fazie choroby środkowe fragmenty przedmiotów zaczyna przesłaniać ciemna plama.
Leczenie - przy suchej postaci stosuje się leki poprawiającej krążenie, co pomaga spowolnić postępowanie choroby. Do tej pory gorzej było z leczeniem postaci mokrej (często zdarzały się uszkodzenia komórki siatkówki), ale to się zmieniło. Obecnie sa bezpieczniejsze metody leczenia: terapia fotodynamiczna oraz wstrzykiwanie bezpośrednio do oka preparatów.
Prosty test na zbadanie plamki żółtej.
Na kartce w kratkę w środku przecięcia się linii stawiamy wyraźną kropkę. Zasłaniamy jedno oko, a drugim patrzymy na wprost narysowanej kropki. Jeżeli wszystkie linie są proste, a kwadraty mają ten sam rozmiar, to wszystko jest OK. To samo powtarzamy z drugim okiem.
Jeżeli widzimy krzywe, pofalowane linie oraz nierówne kwadraty, to należy koniecznie udać się do okulisty. Bowiem te objawy mogą oznaczać zwyrodnienie plamki żółtej oka.
Do góry🔺
Dbajmy o oczy
Dieta dla oczu Ćwiczenia dla oczu Okulary i soczewki
Najlepszym i darmowym lekiem na zmęczone oczy jest sen. W ciągu dnia nie zawsze możemy pozwolić sobie na drzemkę, ale parę minut możemy dać odpocząć oczom.
Jak sprawdzić czy oczy są zmęczone?
Siadamy i zasłaniamy oczy dłońmi nie dotykając ich. Oczy wypoczęte zobaczą czerń, a zmęczone przesuwające się plamy.
Należy unikać nagłej zmiany mocy światła, oczy muszą się stopniowo przyzwyczajać do zmian. Z ekranu telewizora i monitora korzystajmy razem z oświetleniem pomieszczenia.
Światło przy biurku nie powinno świecić w oczy. Najlepiej gdy gdy pada z góry i trochę z boku. Dla piszących lewą ręką światło umieszczamy z prawej strony, a dla praworęcznych z lewej strony.
Każdy może zaobserwować u siebie zmiany ostrości widzenia w ciągu jednego dnia. Zmiany te są zależne od pory roku, stanu naszego zdrowia (przemęczenie, stres, niewyspanie się).
Systematyczna terapia wzroku polegająca na unikaniu złych nawyków i kształtowaniu właściwych zachowań korzystnie wpłynie na nasz wzrok. Szybkie przywrócenie ostrości widzenia - zamykamy oczy i izolujemy umysł od bodźców świetlnych przez 5 minut. Następnie przez minuty mrugamy i przez następną minutę lekko zamykamy oczy. Niektórym to pomaga.
Dieta dla oczu
Witamina A i beta-karoten
- witamina A potrzebna siatkówce oka m.in do rozróżniania kolorów oraz jasności od ciemności. Beta-karoten chroni plamkę żółtą przed zwrodnieniem.Wit. A występuje w produktach pochodzenia zwierzęcego (wątróbka, jajka itp.) oraz woleju ryb. Beta-karoten występuje w warzywach ciemnozielonych, żółtych (marchew, jarmuż, szpinak) oraz w owocach (morele).
Witamina C i E
- opóźniają proces pogarszania się wzroku z wiekiem. Witamina C występuje w owocach (aronia, czarna porzeczka, owoce cytrusowe, kiwi) oraz warzywach (papryka żółta i czerwona, surowe brokuły). Witamina E - w olejach, mięsie indyka, siemieniu lnianym, soi.Cynk i selen - zmniejszają ryzyko zwyrodnienia plamki żółtej. Cynk występuje w żółtych serach, twarogu, w rybach (makrela , szczupak, tuńczyk), cielęcinie, chudej wołowinie, migdałach, orzeczach. Selen występuje w produktach pełnoziarnistych, rybach (makrela, flądra, węgorz), owocach morza, chudej wieprzowinie, soi.
Luteina , zeaksantyna, antocyjany - utrzymuje oczy w dobrym stanie, poprawia ostrość. Występują w kapuście włoskiej, szpinaku, brokułach, zielonym groszku, papryce, dyni, kiwi, kukurydzy, winogronach, pomarańczach, owocach borówki czernicy.
Samodzielne ćwiczenia oczu
1. Weź do ręki ołówek, wyprostuj rękę na wysokość twarzy. Skup wzrok na nim i przysuwaj go powoli do nosa, a nastepnie go oddalaj. Seria 10 razy.
2. Wyobraź sobie ósemkę na ścianie i śledź jej kształt wzrokiem nie ruszając głową.
3. Wybierz sobie obiekt oddalony o ok. 30-40 cm, patrz na niego chwilę i przenieś wzrok na dalszy obiekt np. za oknem.
4. Nie ruszając głową popatrz mocno w górę, potem w dół, w prawo i w lewo (10 razy).
5. Zataczaj gałkami ocznymi kręgi - kilka razy w prawo, a potem w lewo.
6. Zamknij oczy mocno zaciskają powieki, a następnie otwórz i pomrugaj szybko (ok. 3 razy).
Wybrane ćwiczenia rób w czasie przerw w pracy przy monitorze, czytaniu, ogladaniu tv, jazdy samochodem. Pełny zestaw ćwiczeń zrób przed snem.
Okulary i soczewki
Unikać dobierania okularów i soczewk samemu w sklepach, marketach oraz unikać kupowania od ulicznych sprzedawców. Oprawki i szkła powinny byc dobrane do konkretnej osoby. Wybór jest przeogromny.
Soczewki dzielimy na:
- mineralne, które są mnie wytrzymałe i cięższe, ale nie wymagają aż tak wielkiej dbałości podczas czyszczenia,
- organiczne (plastikowe), bardziej wymagające podczas czyszczenia, lżejsze.
Poza tym okulary i soczewki dzielimy ze względu na budowę i zastosowanie:
Jednoogniskowe - do korygowania wady wzroku przy jednym rodzaju aktywności, np. do czytania, do pracy przy monitorze.
Dwuogniskowe - można powiedzieć, że są uniwersalne (do patrzenia w dal i z bliska). Zbudowane są tak, że górna część jest do patrzenia w dal, a dolna do bliży. Zaletą jest, że nie ma potrzeby noszenia dwóch par okularów czy zmieniania soczewek.
Progresywne (wieloogniskowe) - najbardziej uniwersalne. Zmiana ogniskowej jest płynna i są lepszym rozwiązaniem niż dwuogniskowe, ponieważ zapewniają lepszy komfort widzenia przy wszystkich odległościach, nawet tych pośrednich. Pozwalają na zdolność naturalnego widzenia. Wyposażone są dodatkowo w różnego rodzaju powłoki, np. antyrefleksy (eliminują obicia, odblaski).
Do góry🔺
Wzrok
Co przyspiesza starzenie się wzroku? Niepokojące objawy Przyczyny osłabiania się wzroku Wady wrodzone wzroku
Wzrok w pigułce
Zdrowe oczy pokazują nam otoczenie w stanie rzeczywistym. Ok. 80% informacji trafia do mózgu za pośrednictwem wzroku.
Każde oko odbiera trochę inne obrazy, które ośrodek wzroku w mózgu scala w jeden. Dzieki temu nasze widzenie do 50 m jest przestrzenne (trójwymiarowe), powyżej tej odległości obrazy spotrzegamy już jako płaskie.
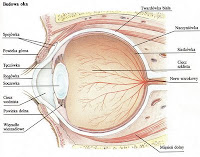
Budowa oka
Narząd wzroku składa się z gałki oczne, poruszających je mięśni, powiek, aparatu łzowego i sieci nerwów. Gała oczna ma kształu podobny do kuli o średnicy ok. 23 mm.
Umiejscowiona jest w twardym oczodole z miękką wyściółką tłuszczową. Ścianę gałki ocznej tworzą trzy błony: zewnętrzna (rogówka, twardówka), środkowa (tęczówka, naczyniówka, ciało rzęskowe) i wewnętrzna - siatkówka.
W tylnej części gałki znajduje się tarcza nerwu wzrokowego, który połączony jest z mózgiem. W samym środku jest źrenica, której średnica zmienia sie pod wpływem różnych bodźców, np. światła. Gdy światła jest za dużo, tęczówka zaciska się, zmniejszając źrenicę, co chroni nerw wzrokowy przed uszkodzeniem.
Tuż za tęczówką znajduje się dwuwypukła i silnie załamująca światło soczewka. Przyczepiona jest cienkimi wiązadełkami do mięśnia rzęskowego. Jego skurcze umożliwiają zmianę kształtu soczewki na bardziej wypukłą lub płaską (akomodacja).
Pomiędzy soczewką a siatkówką jest ciało szkliste, które zajmuje ponad 2/3 objętości gałki ocznej i składa się prawie tylko z wody. Ciało szkliste ma zadanie amortyzacji wstrząsów, utrzymywanie kształtu oka, załamywanie promieni słonecznych itp.
Powstawanie obrazu
Wpadające do oczu promienie słoneczne przechodzą przez przezroczystą wypukłą rogówkę, źrenicę, soczewkę, ciało szkliste i załamane docierają do siatkówki.
W siatkówce najważniejsza jest plamka żółta, która odpowiada za ostrość widzenia. Z powierzchni siatkówki światłoczułe komórki (czopki i pręciki) przekazują sygnały wzrokowe przy pomocy nerwu wzrokowego do mózgu.
Rogówka, ciecz wodnista, soczewka i ciało szkliste tworzą układ optyczny skupiający promienie słoneczne w taki sposób, aby na siatkówce pojawił sie ostry obraz przedmiotu. Bardzo ważną rolę spełnia tu zdolność akomodacji soczewki, bo pozwala ogniskować na siatkówce obiekty znajdujące się w różnych odległościach od oczu (soczewka robi się bardziej płaska im dalej znajduje się oglądany obiekt). Ostrość widzenia możliwa jest, gdy ognisko obrazu pokrywa się z siatkówką.
Wady wrodzone, uszkodzenia wzroku zabierają nam piękno widoku świata. Wady wzroku dzielą na sferyczne i cylindryczne. W sferycznych rogówka jest kulista, a w cylindrycznych owalna. Również z wiekiem następuje starzenie się wzroku powodujące widzenie mniej wyraziste.
Po 40-roku życia u większości ludzi zaczynają się problemy z ostrym widzeniem z bliska lub bardziej oddalonych obiektów. Dlatego bardzo ważna konsultacja u okulisty, choroby oczu późno wykryte mogą spowodować utrate wzroku.
Do wzrok📤
Do góry🔺
Przyczyny osłabiania się wzroku?
W strukturze oka (rogówce, tęczówce, ciele rzęskowym) dochodzi do zmian. Rogówka z wiekiem traci przezroczystość i światło w niej jest coraz bardziej rozpraszane. Powoduje to rozmywanie obrazów i widzimy mniej szczegółów (brak ostrości).
Zmienia się też pole widzenia, bo rogówka ulega spłaszczeniu. Zmniejsza się wielkość źrenicy i mniej światła wpada do oka, powodując u osób starszych coraz mocniejszych żarówek do czytania.
Tęczówka traci na elastyczności, a to z kolei wpływa na wolniejsze przystosowanie się oczu do zmian natężenia oświetlenia. Największy wpływ na pogorszenie wzroku ma powiększenie się soczewki i osłabienie mięśni, które nią poruszają (ciało rzęskowe). Z wiekiem soczewka obrasta w kolejne nowe warstwy, a stare nie są usuwane. W wieku ok. 70 lat życia soczewka jest trzykrotnie większa niż w wieku 20-tu lat.
Stajemy się dalekowidzami, a później krótkowidzami. Maleje ilość wytwarzanych łez powodując suchość rogówki objawiając się podrażnieniem tzw. piasek w oczach. W starszym wieku oko zaczyna przekłamywać kolory, ponieważ soczewka nabiera żółtawej barwy. Odcienie niebieskie widzimy ciemniejsze, a żółte mniej wyraziste (jaskrawe). Również fiolet jest mniej widziany. W tym przypadku samemu można ten proces złagodzić lub go opóźnić.
Do góry🔺
Niepokojące objawy
Jeżeli zauważymy niżej niepokojące objawy należy odwiedzić okulistę. Specjalista dokładnie zbada nasz wzrok, wystawi receptę na odpowiednie szkła czy soczewki. Napewno doradzi, żeby do czytania używać odpowiedniego oświetlenia (barwa, moc).
Zmiana koloru tęczówki oka, ciemna plama w polu widzenia, niewyraźne widzenie lub zamglenie, podwójne widzenie, światłowstręt (nadmierna wrażliwość na światło), trudności ze skupieniem wzroku na odległych przedmiotach, pieczenie, swędzenie, zaczerwienienie, suche oko, nadmierne łzawienie, problemy przy zamykaniu powiek.
Mroczki i plamy - mogą pojawiać się u osób powyżej 40 lat i są naturalnym objawem. Nie są groźne, ale mogą utrudniać widzenie. Jeżeli jednak widzimy deszcz iskierek na czarnym tle, to należy udać się do specjalisty. Jeżeli patrząc na wprost widzimy ciemną plamkę przypominającą kleks również należy udać się do okulisty. Być może przyczyną będzie krawienie do oka, które okulista zatamuje i ustali przyczynę.
Opadająca powieka - oczy są rzadko idealnie symetryczne. Najbardziej to widać przy opadającej powiece i podwijaniu się jej oraz przy obrzęku. Przyczyny są różne: nieprawidłowości neurologiczne, mięśniowe oraz alergie. Czasem wada ta jest wrodzona i może wymagać korekty chirurgicznej.
Podwójne widzenie - dotyczy jedngo lub obu oczu (może to być początek zaćmy). Przyczyną mogą być mięśnie poruszające gałkami. Choroby i wiek mogą powodować ich osłabienie. Najczęściej jednak przyczyną jest uraz, choroby naczyniowe w obrębie mózgu, zmiany nowotworowe w mózgu, cukrzyca, nadczynność tarczycy. U ludzi młodych podwójne i niewyraźne widzenie może sygnalizoać początki stwardnienia rozsianego.
Przekrwienie - duża krwista plama na jednym z oczu spowodowana jest przeważnie kruchością naczyń, przemęczeniem, pracą przy złym oświetleniu lub też bez wyraźnego powodu. Mija samoistnie. Kiedy gałkę pokrywa sieć czerwonych naczynek i pojawia się ból oznacza to zapalenie wirusowe lub bakteryjne, obecność ciała obcego, jaskrę - ten przypadek wymaga pomocy okulisty.
Skurcze powiek - tiki występują w postaci drgań włókien mięśniowych, przeważnie powieki dolnej. Są to niegroźne zaburzenia, niezwiązane z żadną chorobą. Jednak silny skurcz może być spowodowany zapaleniem spojówki, rogówki, twardówki, tęczówki. Objawem zapalenia jest światłowstręt i łzawienie. Po wyleczeniu choroby skurcz powiek ustępuje.
Świetliste kręgi - jeżeli widzimy obiekty otoczone aureolą, może to oznaczać sygnalizację rozwoju utajonej jaskry. I w tym przypadku należy udać się do specjalisty. Być może te objawy związane są tylko z zażywaniem leków (przeciwdepresyjne, uspokajające, nasercowe, stosowane przy chorobie Parkinsona).
Utrata obwodowego widzenia - widzimy tylko na wprost (mogą to być symptomy jaskry).
Do góry🔺
Co przyspiesza starzenie wzroku?
1. Wielogodzinna praca przy monitorze oraz brak przerw.
2. Brak wizyt kontrolnych u okulisty, co wiąże się noszeniem tych samych mocy szkieł i soczewek przez lata.
3. Czytanie przy złym oświetleniu (zła barwa światła, zła moc, która może być za mocna lub za słaba).
4. Zły kąt padania światła (światło odbija się)lub nie właściwe ustawienie podczas czytania np. za plecami rzuca cień na tekst.
5. Przebywanie przez długi okres w pomieszczeniach klimatyzowanych.
6. Długotrwałe przebywanie na pełnym słońcu oraz źle dobrane okulary przeciwsłoneczne.
7. Przebywanie w pomieszczeniach zadymionych.
Do wzrok📤
Do góry🔺
Leczenie stanu przedcukrzycowego
Najgroźniejszym powikłaniem nieleczonego stanu przedcukrzycowego jest rozwinięcie pełnoobjawowej cukrzycy typu II. Zmiana stylu życia na zdrowy w większości przypadków pomaga powrócić poziomowi glukozy we krwi do normy lub zapobiec jego wzrostowi do poziomów obserwowanych w cukrzycy. Jednakże u części osób, nawet mimo zmiany trybu życia, cukrzyca typu II ostatecznie się rozwinie.
Zalecenia dla osób ze zdiagnozowanym stanem przedcukrzycowym obejmują:
- zdrową dietę zaleca się ograniczenie żywności bogatotłuszczowej i wysokokalorycznej na rzecz pożywienia bogatego w błonnik.
Jedzmy mniej węglowodanów, pijmy ocet (jabłkowy codzienne picie dwóch łyżek octu jabłkowego zapobiega nagłym wzrostom insuliny we krwi po jedzeniu - opóźnia trawienie i powoduje łagodne stopniowe wchłanianie cukru) oraz zieloną herbatę. Unikajmy cukru pod każdą postacią - glukoza, fruktoza, sacharoza, syrop glukozowo-fruktozowy - zwiększenie aktywności fizycznej celem jest 30-60 minutowa aktywność fizyczna każdego dnia (spacerów, jazdy rowerem, pływanie). Przerwy od aktywności fizycznej nie powinny być dłuższe niż 2 dni.
Redukcja masy ciała już o 10% w znaczący sposób może obniżyć ryzyko rozwinięcia cukrzycy typu II.
Leczenie farmakologiczne tylko wówczas, gdy zmiana stylu życia okaże się nieskuteczna.
W przypadku cukrzycy typu I zazwyczaj nie występują objawy ostrzegawcze, a choroba atakuje znienacka. Natomiast w cukrzycy typu II to właśnie stan przedcukrzycowy jest momentem, w którym pojawiają się objawy alarmowe. Mogą one pomóc w postawieniu szybkiej diagnozy i co ważne, zmotywować do szybkiej i trwałej zmiany stylu życia, a dzięki temu odroczyć lub całkowicie zapobiec rozwojowi pełnoobjawowej cukrzycy.
1. Obniżenie cukru we krwi za pomocą insuliny
Szybkie obniżenie poziomu glukozy we krwi - najbardziej skuteczne jest zastosowanie insuliny. Rodzaje insuliny dzielimy na insuliny szybko działające, o pośrednim czasie działania i długo działające. Najszybciej działają tzw. szybko działające analogi insuliny ludzkiej, które rozpoczynają swój efekt w czasie od 5 do 15 minut od wstrzyknięcia. Insulina jest podawana w podskórnych wstrzyknięciach w standardowej terapii, jednak w niektórych stanach nagłych, takich jak kwasica, śpiączka ketonowa czy nieketonowa hiperglikemia hiperosmolalna, może być konieczne dożylne podanie insuliny. Stany te wymagają leczenia w warunkach szpitalnych i w przypadku ich podejrzenia należy jak najszybciej skontaktować się z lekarzem lub wezwać pogotowie.
2. Metody niefarmakologiczne obniżania cukru we krwi Nie wszyscy cukrzycy stosują insulinę. Większość chorych na cukrzycę typu II przyjmuje doustne leki przeciwcukrzycowe w celu normalizacji poziomu glukozy we krwi. W przypadku wystąpienia zbyt wysokiego cukru we krwi, można obniżyć go poprzez zastosowanie się do poniższych wskazówek. Wypić 1-2 szklanki wody, woda rozcieńcza krew i zmniejsza stężenie glukozy w krwi. Zwiększona ilość przyjętych płynów pobudza diurezę, czyli produkcję moczu, a to z kolei pozwala na wypłukanie z organizmu nadmiaru cukru. Nie należy przekraczać zalecanych 1-2 szklanek wody w krótkim czasie, aby nie doprowadzić do zbyt szybkiego obniżenia poziomu cukru. Po 15 minutach należy powtórzyć pomiar glukozy.
Warto również wykonywać ćwiczenia fizyczne przez co najmniej 10 minut. Wysiłek powoduje zużycie dostępnego cukru, gdyż wykorzystuje go do produkcji energii. Wysiłek nie powinien być zbyt forsowny, bo może doprowadzić do hipoglikemii. W związku z tym po ćwiczeniach należy ponownie zmierzyć poziom glukozy we krwi. Kiedy poziom glukozy przekracza 240 mg/dl (szczególnie u osób z cukrzycą typu 1) i doszło do wytworzenia ciał ketonowych, glukoza po wysiłku fizycznym może zwiększyć się.
Osoby z cukrzycą typu I, u których poziom cukru jest wyższy nić 240 mg/dl chcą stosować wysiłek fizyczny jako sposób na obniżenie poziomu glukozy, powinny zbadać mocz (np. za pomocą próbek do domowego użytku) na obecność ketonów. Bardzo ważne jest, aby pamiętać o ponownym wykonaniu pomiaru glukozy we krwi po zastosowaniu jednej z powyższych metod. W efekcie obniżania poziomu glukozy może dojść do hipoglikemii, zwłaszcza w przypadku przedłużonego lub intensywnego wysiłku fizycznego. Najlepszą metodą zapobiegania zwyżkom stężenia cukru we krwi jest stosowanie się do zalecanej terapii - regularne przyjmowanie leków przeciwcukrzycowych i przestrzeganie zaplanowanej diety.
3. Obniżenie cukru we krwi w stanach wyjątkowych
W szczególnych sytuacjach poziom cukru we krwi może nie obniżyć się zgodnie z oczekiwaniem. Należy wówczas powstrzymać się od spożywania pokarmów. Jeżeli po kilku godzinach od podjętych działań poziom cukru wciąż jest podwyższony i towarzyszą mu poniższe objawy dodatkowe, konieczny jest natychmiastowy kontakt z lekarzem lub wezwanie pogotowia.
Niepokojące objawy:
nudności, wymioty, poważna biegunka, zaburzenia myślenia i widzenia. Nieleczona hiperglikemia może spowodować zagrażające życiu odwodnienie i utratę przytomności tzw. śpiączkę cukrzycową.
Obniżanie poziomu cukru we krwi przy zakażeniu lub urazie
W niektórych sytuacjach wyjątkowych, jak ciężkie zakażenie czy uraz, zwiększa się zapotrzebowanie na insulinę. Efektem może być hiperglikemia, czyli podwyższony poziom cukru we krwi. Współistnienie w cukrzycy ostrego zakażenia, stanu po urazie lub zabiegu operacyjnym wymaga odpowiedniej modyfikacji postępowania. W przypadku cukrzycy typu I należy najczęściej zwiększyć dawkę insuliny, pamiętając o odpowiednim spożywaniu kalorii.
Chorujący na cukrzycę typu II leczoną lekami doustnymi mogą mieć na czas choroby wprowadzoną insulinę, najczęściej w postaci mieszanek insulin szybko i długo działających.
Zasady bezpieczeństwa przy obniżaniu poziomu cukru we krwi
Stosując insulinę, a w szczególności chcąc szybko obniżyć poziom glukozy we krwi, należy pamiętać o zachowaniu zasad bezpieczeństwa. Bardzo łatwo jest podać zbyt dużą dawkę insuliny. Zdarza się, że insulina działa silniej niż przewidywano. Zbyt gwałtowne obniżenie cukru we krwi może doprowadzić do wystąpienia hipoglikemii, czyli zbyt niskiego stężenia glukozy w krwi.
Objawy hipoglikemii to między innymi:
uczucie zmęczenia, częste ziewanie, problemy z myśleniem i mówieniem, zaburzenia koordynacji ruchowej, wzmożone pocenie się, bladość skóry, omdlenie, zaburzenia świadomości. Z powodu zagrożenia hipoglikemią, osoby chorujące na cukrzycę powinny zawsze mieć przy sobie co najmniej 15 gramów szybko wchłaniających się węglowodanów. Przykłady odpowiednich przekąsek to: ok. szklanka słodkiego napoju (nie dietetycznego!) lub soku owocowego, 2 łyżeczki rodzynek, 1 szklanka mleka, 5 landrynek, 3 tabletki glukozy po 5 g.
Metodą na najszybsze i najbardziej skuteczne obniżenie poziomu glukozy we krwi jest zastosowanie szybko działającej insuliny. Należy przy tym zachować szczególną ostrożność, aby nie doprowadzić do hipoglikemii, czyli nadmiernego spadku cukru. Nie zawsze jednak istnieje konieczność podawania insuliny. Skuteczne obniżenie poziomu cukru można uzyskać również zwiększając wysiłek fizyczny, przyjmując dodatkową ilość płynów czy też spożywając pokarm z dużą zawartością białka.
W każdym przypadku przedłużania się hiperglikemii lub wystąpienia niepokojących objawów związanych ze zbyt niskim poziomem cukru we krwi, należy jak najszybciej skontaktować się z lekarzem. Pamiętajmy, że lepiej zapobiegać niż leczyć. Osoby chore na cukrzycę typu I powinny przestrzegać diety i kontrolować cukier zamiast walczyć z jego zbyt wysokim poziomem. W przypadku gdy jego poziom jest wyższy niż 200 mg/dl i nie udaje się go szybko obniżyć, a dodatkowo występują objawy kliniczne, należy jak najszybciej wezwać lekarza.
Leczenie stanu przedcukrzycowego📤
Do góry🔺




Brak komentarzy:
Prześlij komentarz